Главная / Школы медицинской профилактики / Школа по профилактике эпилепсии
Школа по профилактике эпилепсии
1. Немного об эпилепсии
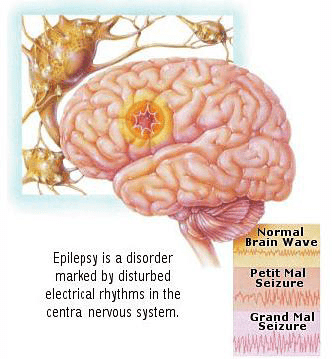
По современным представлениям эпилепсии — группа разных заболеваний, основным проявлением которых являются эпилептические приступы. На основании достижений современной науки было показано, что эпилептическиiй приступ возникает в результате нарушения процессов возбуждеия и торможения в клетках коры головного мозга. Головной мозг состоит из плотного сплетения нервных клеток, связанных между собой. Клетки преобразуют возбуждение, воспринятое органами чувств, в электрический импульс, и в виде электрического импульса передают его дальше. Поэтому эпилептический приступ можно сравнить с электрическим разрядом наподобие грозы в природе.
Далеко не каждые судороги являются эпилепсией. Любой человек может хотя бы однократно перенести судороги в определенных ситуациях, например, при высокой температуре (фебрильные судороги), после вакцинации, при тяжелой черепно-мозговой травме. Следует также помнить о том, что многие серьезные заболевания нервной системы, такие, как энцефалит и менингит, могут начинаться с судорог на фоне температуры.
Поэтому всегда, когда Вы сталкиваетесь с судорогами, Вам следует обратиться к врачу.
Диагноз «эпилепсия» может быть установлен лишь в том случае, если у человека отмечалось отмечалось 2 или более эпилептических приступа, возникших без четких провоцирующих факторов, имеются специфические характерологические особенности и электоэнцефалографические признаки эпилепсии.
В настоящее время известно более 40 различных форм эпилепсий, отличающихся возрастом начала заболевания, клиническими проявлениями и прогнозом. 70-80% эпилепсий хорошо поддаются лечению, некоторые формы эпилепсий самостоятельно прекращаются без терапии в возрасте 13 — 15 лет. В большинстве случаев интеллект больных эпилепсией нормальный, психическое развитие не страдает.
Принципиально важное значение имеет своевременное установление правильного диагноза — конкретной формы эпилепсии. Диагноз должен устанавливаться специалиастом-эпилептологом. От правильности постановки диагноза зависит стратегия лечения и прогнозирование течения заболевания.
2. Каковы возможные причины эпилепсии?
Существует значительное число факторов, способствующих возникновению эпилепсии. Немаловажная роль принадлежит и наследственной предрасположенности. Замечено, что в тех семьях, где имеются родственники, страдающие эпилепсией, вероятность развития эпилепсии у ребенка выше, чем в тех семьях, где заболевания у родственников отсутствуют. В последние годы убедительно доказана наследственная природа ряда форм эпилепсий, обнаружены гены, ответственные за их возникновение. В то же время ошибочно мнение, что эпилепсия обязательно передается по наследству. В подавляющем большинстве случаев эпилепсия не является наследственной болезнью, т.е. не передается от отца или матери к ребенку. Многие формы эпилепсий обусловлены совокупностью генетических и приобретенных факторов. Вклад генетических факторов значителен, но не является решающим.
При некоторых формах эпилепсий, которые получили название симптоматических, причиной развития заболевания является повреждение головного мозга как следствие:
- врожденных аномалий его развития
- внутриутробных инфекций;
- хромосомных синдромов;
- наследственных болезней обмена веществ;
- родовых повреждений центральной нервной системы;
- инфекций нервной системы;
- черепно-мозговой травмы;
- опухолей.
3. В каком возрасте начинается эпилепсия?
Эпилептические приступы могут начаться в любом возрасте — от периода новорожденности (первый месяц жизни) до глубокой старости. Наиболее часто судороги встречаются у детей до 15 лет, приблизительно половина всех судорог, случающихся у человека за всю его жизнь, приходится на этот возраст. Наибольший риск развития эпилептических приступов имеют дети в периоды гормональных кризов (3 года, 7 лет, 13 лет).
4. Каким может быть предприступное состояние больного с эпилепсией?
У большей части больных с эпилепсией приступы наступают внезапно и неожиданно, как «гром среди ясного неба». У некоторых больных за несколько часов перед приступом отмечаются нервозность, беспокойство, головокружение, головная боль.
Нередко перед приступом возникает аура. Аура — часть приступа, предшествующая потере сознания, о которой больной помнит после его восстановления. Как правило, аура имеет очень кратковременный характер и продолжается всего несколько секунд. В зависимости от характера ощущений ауры подразделяются на:
- соматосенсорные (ощущения онемения, покалывания, чувство невозможности движения в конечности);
- зрительные (внезапная кратковременная потеря зрения, вспышки света, фигуры, пятна разного цвета, образы людей, животных перед глазами, изменения восприятия формы и величины окружающих предметов и т.д.);
- слуховые (звон в ушах, скрежет, скрип, больные не могут слышать голоса, музыку);
- обонятельные (внезапно возникающие ощущения какого-либо запаха, преимущественно неприятного — гниения, горелой резины, серы и т.д.);
- вкусовые (ощущения какого-либо вкуса во рту — соленого, горького, кислого, сладкого);
- эпигастральные (ощущения «порхания бабочек», «взбивания сливок» в верхней части живота):
- психические (внезапно возникающее чувство страха, тревоги, ощущения уже испытанного в прошлом или никогда не испытанного ощущения).
Важным признаком ауры является ее повторяемость от приступа к приступу. Испытывая ауру, пациент знает, что за ней последует приступ, и старается в этот момент сесть или лечь, чтобы избежать падения или ушибов во время потери сознания.
Занятие № 2
Тема: Эпилептические приступы.
План занятия:
- Каков характер эпилептических приступов?
- Какова продолжительность приступов?
- Каковы последствия эпилептического статуса?
- Что делать, если у больного развились судороги?
1. Каков характер эпилептических приступов?
Эпилептические пароксизмы чрезвычайно разнообразны, и для правильного диагноза необходимо четко рассказать врачу о том, как выглядят приступы. При этом большое значение имеет такой признак, как нарушение сознания в момент приступа. Состояние сознания человека с эпилепсией в момент приступа нередко интерпретируется неправильно. Так, если он во время приступа не отвечает на вопросы, родственники расценивают это как нарушение сознания. Вместе с тем, существуют приступы, сопровождающиеся остановкой речи при ясном сознании. Напротив, если пациент продолжает начатое действие или движение, близкие полагают, что сознание не нарушено. Однако возможность автоматических движений или действий не исключает нарушения сознания.
Генерализованные приступы — приступы, начальные клинические и электрофизиологические проявления которых свидетельствуют о вовлечении в патологический процесс обоих полушарий мозга. Парциальные приступы — приступы, начальные клинические и электрофизиологические проявления которых свидетельствуют о вовлечении в патологоческий процесс одной или нескольких областей одного полушария мозга. Генерализованные эпилептические приступы в подавляющем большинстве случаев характеризуются потерей сознания.
2. Какова продолжительность приступов?
Оценка продолжительности приступа чрезвычайно важна для его характеристики и выбора тактики ведения пациента. Как правило, волнение родственников во время судорог у человека с эпилепсией не дает им возможности четко оценить продолжительность первого приступа, он кажется всегда более продолжительным, чем был в действительности. У большинства людей эпилептические приступы продолжаются от нескольких секунд до 1-5 минут. Короткие однократные приступы являются относительно безопасными и прекращаются самостоятельно. В ряде случаев приступы могут повторяться один за другим. Если пациент в промежутках между эпилептическими приступами приходит в сознание, то такие приступы называются серийными. Если в промежутке между приступами сознание не восстанавливается, и продолжительность каждого приступа составляет не менее 15 минут, то такое течение называется «эпилептическим статусом».
Внимание! Эпилептическпй статус является состоянием, угрожающим жизни человека, из-за возможности развития отека мозга.
При возникновении эпилептического статуса пациент должен быть немедленно госпитализирован.
3. Каковы последствия эпилептического статуса?
Последствия эпилептических приступов различны. Кратковременные однократные эпилептические приступы не оказывают повреждающего действия на клетки головного мозга, тогда как длительные пароксизмы и особенно эпилептический статус проводят к необратимым изменениям и гибели нервных клеток. Наибольшая опасность подстерегает пациентов при внезапной потере сознания — возможны ушибы, травмы, несчастные случаи. Эпилептические приступы имеют и негативные социальные последствия. Невозможность контроля над собой в момент приступа, страх перед возникновением приступов в общественных местах, в учебных заведениях, на работе, в присутствии друзей «заставляют» многих людей с эпилепсией вести уединенный образ жизни, избегать общения с окружающими.
4. Что делать, если у больного развились судороги?
Существуют определенные правила поведения родственников и окружающих, оказавшихся рядом с человеком, испытывающим приступ. Для оказания неотложной помощи при судорожном приступе:
- При наличии ауры (предвестников приступа) необходимо положить больного на спину, на кровать или на пол, расстегнуть воротник и освободить от тесной одежды.
- Изолировать больного от любых повреждающих предметов (острые углы и края, вода).
- Не паниковать, вести себя спокойно. Соблюдать тишину и внимательно наблюдать за течением приступа. Зафиксировать продолжительность приступа по часам.
- Повернуть голову больного набок во избежание аспирации слюны и западения языка.
- При возникповении рвоты удерживать больного (без применения силы) в положении на боку.
- Ни в коем случае нельзя применять никаких предметов (шпатель, ложка) для разжатия челюстей.
- Не давать никаких лекарств или жидкостей через рот.
- Находиться возле больного до полного прекращения приступа.
- Не тревожить больного после приступа и, в случае наступления сна, дать ему выспаться.
- При подозрении на фебрильный (при высокой температуре) приступ у детей измерить температуру тела.
При судорогах, длящихся более 1-3 минут возможно применение назначенных врачом противосудорожных средств, но не через рот так как больной не способен их проглотить, и их противосудорожный эффект наступает нескоро — через 15 — 30 минут. Предпочтителен, прост в употреблении, безопасен и быстр ректальный метод введения препарата. Наиболее часто с целью купирования продолжительных судорог ректальпо вводится диазепам в виде растворов и суппозиториев, при этом доза препарата составляет 0,2-0,5 мг/кг. Противосудорожное действие раствора диазепама начинается уже через 4 — 5 минут, а пик концентрации при ректальном введении достигается в пределах 15 мин.
Занятие № 3
Тема: Лечение эпилепсии.
План занятия:
- Нужно ли лечить эпилепсию?
- Каковы основные принципы лечения эпилепсии?
- Противосудорожный препарат должен даваться в достаточной (терапевтической) дозе.
- Безопасны ли противосудорожные препараты?
- Что такое «дневник приступов»?
1. Нужно ли лечить эпилепсию?
За редкими исключениями (доброкачественные формы болезни, фебрильные судороги), эпилепсию обязательно следует лечить. Необходимость лечения обусловлена тем, что при частых судорогах формируется замкнутый круг: каждый предшествующий приступ «прокладывает дорогу» следующему, возбуждая нейроны коры головного мозга. Только адекватная, своевременно назначенная терапия способна разорвать данный порочный круг. Задержка с назначением противоэпилептической терапии может приводить к драматическим последствиям — снижению памяти, интеллекта, а у детей — к развитию умственной отсталостп, задержке психомоторного развития. В большинстве случаев, чем раньше начинается лечение, тем лучше бывает его результат и тем быстрее наступает выздоровление.
Кроме того, частые и даже редкие эпилептические приступы существенно снижают качество жизни больного.
2. Каковы основные принципы лечения эпилепсии?
Основными принципами терапии эпилепсии являются:
- лечение преимущественно одним протовосудорожпым препаратом (аптиконвульсантом) — мопотерапия;
- регулярность ,
- длительность (не менее 3 лет);
- индивидуальность.
Важно отметить, что не существует «универсального противосудорожного препарата», одинаково эффективного для разных типов приступов и разных форм эпилепсии. Тот препарат, который помог больному у Ваших знакомых, может оказаться совершенно неэффективным у Вашего родственника.
Выбор препарата должен осуществляться врачом на основании правильно поставленного диагноза определенной формы эпилепсии. Никогда не следует заниматься самолечением, можно нанести вред здоровью, так как при несоответствии препарата характеру приступов может возникнуть учащение и утяжеление клинических проявлений болезни.
3. Противосудорожный препарат должен даваться в достаточной (терапевтической) дозе
Наиболее распространенной ошибкой в лечении эпилепсии является прием низкой, не оказывающей нсобходимого терапевтического действия дозы противосудорожного препарата. При этом создается ложное впечатление о неэффективности препарата, и процесс лечения эпилепсии затягивается. Доза препарата рассчитывается врачом индивидуально для каждого пациента и каждого препарата, затем определяется кратность приема препарата.
Разные противосудорожные препараты имеют различную кратность приема — от одного до трех раз в день. Терапия должна начинаться с минимальной дозы противосудорожного препарата, доза препарата увеличивается постепенно с постоянным вниманием по отношению к возможным побочным действиям и изменениям в клинической картине заболевания. Медленное увеличение дозы, как правило, обеспечивает более редкие и менее тяжелые побочные эффекты.
Изменения в терапии должны проводиться только по согласованию с лечащим врачом. При смене противоэпилептического препарата сначала наращивается новый препарат, и лишь после набора определенной дозировки нового препарата, постепенно, под контролем ЭЭГ, отменяется прежний или снижается его дозировка.
Продолжительность терапии антиконвульсантами должна составлять несколько лет — от 2-3 лет при доброкачественных формах эпилепсии, и от 5-10 лет при неблагоприятном течении. Противосудорожный препарат необходимо принимать ежедневно, не должно быть перебоев в приеме. Отмена препарата может вызвать длительные и тяжелые судороги, иногда с развитием эпилептического статуса. Только врач способен решить вопрос о безопасности и целесообразности отмены противосудорожного препарата.
4. Безопасны ли противосудорожные препараты?
Необходимо помнить о том, что противосудорожные препараты, как и многие другие лекарства, имеют нежелательные (побочные) действия. Побочные реакции могут быть немедленными (сразу после приема того или иного препарата), дозо-зависимыми (связанными с дозой) и хроническими (при длительном приеме препарата). Следует внимательно ознакомиться с листком-вкладышем, который приложен к препарату, и в случае появления вопросов их следует немедленно задать врачу. Наиболее частыми дозо-зависимыми эффектами ири применении противосудорожных средств могут быть головокружение, шаткость при ходьбе, двоение в глазах, сонливость, тошнота и рвота. Аллергическис реакции на введение противосудорожных препаратов обычно проявляются в виде кожной сыпи, однако, могут вызвать и серьезные осложнения, такие как, печеночная недостаточность и угнетение кроветворения. С целью профилактики побочных эффектов доза противосудорожных препаратов всегда увеличивается медленно и постепенно.
Наиболее «тревожными» являются первые несколько дней приема препарата, когда может иметь место его непереносимость либо дозо-зависимый эффект. По истечении нескольких дней риск возникновения побочного действия снижается, и в дальнейшем возможны только хронические побочные эффекты.
Во избежание хронических побочных эффектов человеку с эпилепсией следует проводить так называемый клинический и лабораторный мониторинг, т.е. контроль за деятельностью внутренних органов, нервной системы и параметров крови и мочи. Один раз в три месяца пациента, получающего противосудорожные препараты, следует показать терапевту, провести ультразвуковое исследование внутренних органов, электрокардиограмму, общий и биохимический анализ крови.
Если первая или вторая попытки назначения противосудорожного препарата не принесли успеха, не следует терять терпение. Лечение эпилепсии — процесс длительный, требующий тесного сотрудничества и доверия между врачом, пациентом и его родственниками.
5. Что такое «дневник приступов»?
Для анализа врачом эффективности проводимой терапии пациенту лучше вести так называемый дневник или календарь приступов.
Дневник или календарь приступов — это запись данных о дате, времени, характере и продолжительности эполептпческого приступа у пациента. Пациент ведет строгий учет частоты приступов, возможных провоцирующих факторов, получаемых препаратов и их дозировок, возникающих побочных явлений. Иногда врачи выдают специально разработанные формы дневников. Однако форма дневника может быть произвольной, главное — четкость фиксации приступов. На основании дневника врач может получить наглядное впечатление об эффективности проводимой терапии.
Занятие № 4
Тема: Рекомендации для больных.
План занятия:
- Можно ли вылечить эпилепсию?
- Можно ли вылечить эпилепсию нетрадиционными методами лечения?
- Возможные ограничения людей с эпилепсией, особенности режима дня.
1. Можно ли вылечить эпилепсию?
Часто задается вопрос о том, какое лечение эпилепсии может считаться успешным. Благодаря успехам современной фармакотерапии в 70-75% случаев возможен полный контроль приступов. Таким образом, большинство эпилепсий являются лечимыми и излечимыми заболеваниями. Однако необходимо помнить, что разные формы эпилепсий имеют различное течение и прогноз. Существуют труднокурабельные (плохо поддающиеся лечению) формы эпилепсий, которые характеризуются ранним началом заболевания (первые 3 года жизни), высокой частотой приступов, психомоторной задержкой, устойчивостью приступов к противосудорожной терапии. Учитывая данный факт, врач и родственники должны понимать, что цели лечения благоприятных и катастрофичееких форм эпилепсий отличаются.
Основными целями лечения благоприятных форм эпилепсий являются:
- полный контроль приступов;
- отсутствие побочных эффектов терапии;
- наименьшая стоимость и простота лечения.
В случае труднокурабельной (плохо поддающейся лечению) эпилепсии врач, как правило, вынужден применять комбинации двух, а иногда и трех противосудорожных препаратов.
Цели терапии труднокурабельной эпилепсии включают:
- максимальное снижение частоты приступов;
- достижение переносимых побочных эффектов;
- минимальное влияние эпилепсии и противосудорожных препаратов на когнитивные функции.
2. Можно ли вылечить эпилепсию нетрадиционными методами лечения?
Если противосудорожные препараты не позволяют полностью устранить приступы, не помогло или не показано хирургическое лечение, больной и его близкие нередко теряют надежду и утрачивают веру в официальную медицинскую помощь. Привлеченные сенсационными сообщениями в СМИ, они обращаются за помощью к специалистам по так называемым нетрадиционным методам лечения.
При этом больному и его родственникам, как правило, сообщают о необходимости прерывания противосудорожной терапии, мотивируя это тем, что «систематический прием химических веществ отравляет организм и приводит к снижению психических функций». Но замена антиконвульсантов на «чудодейственные средства (травы, свежие и высушеннные клетки, магические порошки, лазерные и электромагнитные методы терании) не только не приносит улучшения в состоянии пациента, но нередко влечет за собой значительное ухудшение вплоть до развития эпилептичеекого статуса вследствие внезапного прерывания противосудорожпой терапии.
Вместе с тем, существуют методы альтернативной (неантиконвульсантной) терапии, положительно зарекомендовавшне себя при резистентных, т.е. устойчивых к противосудорожным препаратам, формах эпилепсий.
! Необходимо подчеркнуть, что вопрос о назначении альтернативной терапии всегда решается врачом.
3. Возможные ограничения людей с эпилепсией, особенности режима дня
Люди с эпилептическими приступами, находящиеся под медикаментозным контролем, вполне могут заниматься физкультурой и спортом.
Однако необходимо освободить пациента от занятий на спортивных снарядах, где существует опасность падения (брусья, кольца, бревно и т.п.). Не следует также заниматься верховой ездой, лыжным и конькобежным спортом, прыжками с трамплина, нырянием с аквалангом. Пациентам с неполностью контролированными приступами разрешается езда на велосипеде только в шлеме. Повышенный риск существует, конечно, при плавании. Плавать человек с эпилепсией может только в присутствии людей, знающих о его приступах. Особенно бдительными должны быть близкие во время купания человека с эпилепсией в открытом водоеме. Купание в холодной воде или при большом контрасте температур воды и воздуха может служить провоцирующим фактором развития эпилептического приступа. Даже в домашних условиях не следует закрывать дверь в ванную при купании человека с эпилепсией и прибегать к зкстремальным температурным воздействиям (исключительно высоким или низким температурам воды).
Чаще следует бывать на свежем воздухе или делать вольные упражнения на полу.
Важным условием лечения людей с эпилепсией является соблюдение определенного режима дня. Люди с эпилепсией должны ложиться спать в фиксированное время и иметь полноценный 8-часовой сон. Недосыпание может явиться провоцирующим фактором зпилептического приступа. В тех случаях, когда родственники замечают связь приступов с просмотром телепередач, количество проводимого перед телевизором времени следует ограничить, а в отдельных случаях, когда связь между просмотром телепередач и приступом очевидна («телевизионная» эпилепсия) вообще исключить данные виды нагрузок.
Диета человека с эпилепсией должна быть обычной. Следует лишь избегать или ограничить избыточный прием соленых и острых блюд, исключить алкогольные и газированные напитки.
Родственникам желательно не говорить с пациентом о его болезни в присутствии посторонних людей. Спрашивать о его самочувствии лучше наедине. Не нужно выражать поверхностного утешения и сочувствия. С подросткового возраста все разговоры в семье о приступах должны вестись откровенно. Деловое обсуждение предотвращает развитие жалости по отношению к самому себе. Необходимо дать человеку с эпилепсией уверенность в том, что Вы всегда придете ему на помощь, если это необходимо, но в то же время совершенно нет необходимости следить за каждым его шагом.
Окружающие не обязательно должны знать о его заболевании. Если Вы считаете нужным сообщить им об этом, и это лучше делать в небольшой группе: рассказать об особенностях болезни и возможных мерах помощи.
Занятие № 5
Тема: Прогноз и образ жизни.
План занятия:
- Подростковый возраст и эпилепсия.
- Просмотр телепередач и эпилепсия.
- Семья, брак, беременность при эпилепсии.
- Вопросы профессиональной и трудовой занятости при эпилепсии .
- Особенности воспитания детей с эпилепсией.
1. Подростковый возраст и эпилепсия
Одним из важных вопросов, который часто беспокоит родителей детей с эпилепсией, является вопрос о том, как повлияет подростковый возраст на течение заболевания. Необходимо отметить, что в подростковом возрасте может отмечаться как улучшение, так и ухудшение состояния ребенка с эпилепсией. При ряде форм эпилепсий, начавшихся в детстве, в подростковом возрасте наступает полная ремиссия — прекращение приступов и отмена противосудорожной терапии. В то же время, существуют формы эпилепсий, течение которых у подростков усугубляется — появляются новые виды приступов, повышается их частота, возникают выраженные нарушения поведения. Кроме того, некоторые эпилепсии возникают исключительно в подростковом возрасте.
Круг проблем, с которыми сталкиваются родители подростков, больных эпилепсией, достаточно широк. Наиболее важными среди них являются психологические проблемы и проблемы, обусловленные непосредственным влиянием эпилепсии на качество жизни подростка. Согласно данным нейропсихологических исследований, у подростков с эпилепсией нередко наблюдается нестабильность формирования личности. Многие подростки, страдающие эпилепсией, стремясь во что бы то ни стало соответствовать общему уровню, нарушают запреты врачей и родителей (нерегулярный сон, прием алкоголя, занятия потенциально травматичными видами спорта и др.), отрицают свою болезнь, не принимают противосудорожные препараты. Не признавая авторитет родителей, учителей, врачей, некоторые больные эпилепсией подростки испытывают повышенное доверие к друзьям и даже зависимость от них.
Вместе с тем, возможна и обратная ситуация, когда подростки с зпилепсией находятся в социальной изоляции, чувствуют себя отверженными сверстниками. Некоторые из них, стесняясь своего заболевания, умышленно не заводят друзей и подруг. Эпилепсия у подростка оказывает влияние и на внутрисемейные отношения, проявляющиеся гиперопекой со стороны родителей и снижением социального опыта самого подростка. Наличие большого числа проблем, с которыми сталкиваются подростки с эпилепсией и их родители, определяет необходимость консультации психолога.
Психолог может не только помочь выявить существующие проблемы, но и найти пути их решения. Учитывая особенности подросткового возраста, врач совместно с родителями должен определить тактику помощи и лечения подростка с эпилепсией.
Особое внимание следует уделить следующим аспектам:
- исключение употребления алкоголя;
- исключение просмотра телевизионных передач, видеоигр, посещения дискотек;
- режим сна и отдыха;
- занятия спортом;
- прием оральных контрацептивов девушками-подростками;
- исключение вождения автомобиля;
- профессиональная ориентация.
Подросток должен знать, что недостаток сна, прием алкоголя, а в ряде случаев светомузыка и видеоигры могут провоцировать эпилептические приступы, родителям и врачам необходимо понимать, что круг запретов должен быть очерчен максимально четко. Излишние запреты могуг вызывать негативизм со стороны подростков, приводить к нарушениям приема противосудорожных препаратов, неблагоприятно отражаться на общем самочувствии подростка и снижать качество жизни.
2. Просмотр телепередач и эпилепсия
Исследования французского фонда изучения эпилепсии показали, что нет необходимости запрещать видеоигры всем людям с эпилепсией.
Видеоигры и просмотр телепередач могут послужить толчком к припадку только у тех, кто имеет фотосенситивную эпилепсию (форма эпилепсии, при которой припадки вызываются ритмичными световыми мельканиями). При фотосенситивной форме эпилепсии припадки провоцируются и возникают в зависимости от окружающих источников света — сверкание и отражение снега, бликов с поверхности воды, стробоскопы на дискотеках, экраны телевизоров и видеомониторов. Кроме того, у некоторых наблюдаются приступы, инициируемые видом ярких контрастных геометрических фигур. В случаях, когда фотосенситивность эпилепсии не полностью купируется противоэпилептическими препаратами, необходимо отменять воздействие провоцирующих факторов у группы риска людей с эпилепсией, которые особенно увлекаются видеоиграми и телевизором. Это уменьшение диагонали экрана: расстояние до экрана должно быть в 4 раза больше диагонали (расстояние в 1 м менее опасно, чем в 50 см, особенно в случае экранов в 50 Гц); снижение контрастности экрана — хорошее освещение в непосредственной близости зрителя: прикрывание одного глаза ладонью при приближении к экрану, регулярные перерывы в видеоиграх или просмотре телевизионных программ; использование экрана в 100 Гц, а не в 50 Гц.
3. Семья, брак, беременность при эпилепсии
В большинстве случаев эпилепсия и ее лечение не исключает совместного проживания с человеком противоположного пола, брак и материнство. Перед беременностью и во время нее необходимо специальное наблюдение врача.
Молодым женщинам с эпилепсией, следует по возможности избегать противоэпилептических лекарств, которые вызывают индукцию печеночных ферментов, то есть усиливают и/или ускоряют метаболизм (разрушение) в печени оральных контрацептивов и снижают эффективность их действия! Таким женщинам необходимо проконсультироваться с врачом о том, какие противоэпилептические лекарства им лучше сочетать с противозачаточными средствами, принимаемыми внутрь. При невозможности коррекции терапии необходимо обсудить вопросы контрацепции с гинекологом с учетом принимаемых препаратов.
4. Вопросы профессиональной и трудовой занятости при эпилепсии
Многие молодые люди, у которых судороги находятся под контролем, успешно заканчивают среднюю школу, учатся в колледжах и высших учебных заведениях. Список возможных профессий бесконечен, так как люди с редкими эпилептическими приступами могут работать врачами, учителями, юристами, социальными работниками и получить другие специальности!
С другой стороны, существуют ограничения для водителей грузовиков, автобусов, поваров, летчиков, людей, занятых в работе с движущимися частями предметов и на высоте! Серьезные трудности возникают, если подросток с эпилепсией стремится стать военным или работать в милиции. Ему не следует ориентироваться также на профессию ныряльщика или пожарного. Таким образом, молодые люди с эпилепсией могут сделать вполне успепешную профессиональную карьеру, дарующую им уверенность в себе и приносящую удовлетворение.
5. Особенности воспитания детей с эпилепсией
Эпилепсия может проявляться в различные возрастные периоды. Она может сочетаться как с нормальным интеллектом, так и с некоторыми отклонениями в поведении (повышенной эмоциональностью, агрессивностью). На родителях лежит серьезное бремя ответственности за правильное формирование личности ребенка с эпилепсией. Известный психоаналитик Юнг обращал внимание на важную роль родителей в формировании психики ребенка: «У детей своеобразная патология. Как его тело в эмбриональный период представляет собой часть материнского тела, так и его психика в течение многих лет является частью духовной атмосферы родителей». Это объясняет, почему многие детские неврозы — это по сути своей скорее отражение духовного состояния родителей, нежели собственного заболевания ребенка.
Нередко испытывая тревогу за судьбу ребенка, постоянное чувство ожидания приступа, необоснованное ощущение вины за «порочную наследственность», приводит к искажению представления о воспитании ребенка. Многие родители пытаются создать ребенку чрезмерно благоприятные условия существования, огрничивают его контакты с окружающими. Подобная гиперопека, а также само заболевание вызывает у детей чувство неполноценности и закомплексованности. Такие дети вырастают социально не адаптированнымн и во многих случаях, несмотря на отсутствие приступов, чувствуют себя ущербными. Постоянная нетребовательность к ребенку не развивает его способностей, в то же время завышенные требования к нему вызывают вредный стресс. Таким образом, представляется гораздо более правильным вселить оптимизм в ребенка и обеспечить ему гармоническое воспитание, так как это делается по отношению к здоровым детям. В результате такого подхода к воспитанию дети будут развиваться социально адаптированными и не будут чувствовать себя обреченными. Разумное решение — рассматривать ребенка как обыкновенного, нормального маленького человека, которому повышенная забота нужна только в области здоровья.